АНАЛІТИЧНИЙ ОГЛЯД СИТУАЦІЇ З ТБ В УКРАЇНІ, 2013
АНАЛІТИЧНИЙ ОГЛЯД СИТУАЦІЇ З ТБ В УКРАЇНІ, 2013
Вступ
Оголошена у 1995 році епідемія туберкульозу (ТБ) в Україні досі лишається провідною причиною смертності та інвалідності серед інфекційних хвороб. Не дивлячись на суттєві зрушення у посиленні діагностичної спроможності та налагодженні процесу лікування, безліч проблем лишаються невирішеними. Разом з тим все більшої уваги вимагає зростання тягаря мультирезистентного туберкульозу в Україні та ВІЛ-інфекція, яка посилює епідемію ТБ, про що свідчать стабільно високі показники поширеності ко-інфекції ВІЛ/ТБ.
Розробляючи та впроваджуючи нові стратегій боротьби з епідемією туберкульозу необхідно в першу чергу опиратися на міжнародний досвід та доказову медицину, інтегрувати підходи із доведеною ефективністю, а також вірно аналізувати епідеміологічні показники, які віддзеркалюють як успіхи, так і недоліки протитуберкульозних заходів попередніх років.
Для оцінки використання всього потенціалу служби первинної медико-санітарної допомоги та протитуберкульозної служби при проведенні профілактики, контролю та лікування туберкульозу, в першу чергу слід розглянути показник виявлення випадків ТБ на 100 тис. населення. Він демонструє співвідношення між вперше виявленими випадками ТБ (включно із рецидивами) та розрахунковою (прогнозованою) захворюваністю за глобальною базою даних Всесвітньої організації охорони здоров’я (ВООЗ) із ТБ. Нижче на рис.1 представлено діаграму виявлення випадків ТБ. Як видно даний показник в Україні у 2012 році сягнув лише 84,4%. Це свідчить про те, що близько 15,6% випадків захворювання на ТБ не виявляється в закладах охорони здоров’я, і як результат не реєструються та не розпочинають лікування.
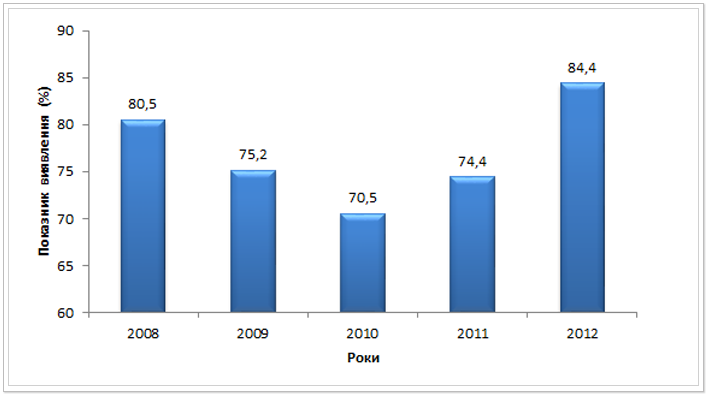 Рис. 1. Показник виявлення випадків ТБ на 100 тис. населення з 2008 до 2012 рр.*
Рис. 1. Показник виявлення випадків ТБ на 100 тис. населення з 2008 до 2012 рр.*
*Джерело даних: розрахункова захворюваність – Світовий звіт ВООЗ по туберкульозу відповідних років:
2008 – звіт 2011 р., 2009 – звіт 2012 р., 2010-2012 – звіт 2013 р., Зареєстровані випадки ТБ 2008-2012 рр. – Європейський звіт по ТБ 2014 р.
За рекомендаціями ВООЗ показник виявлення випадків ТБ має постійно зростати та наближатися до 100%. Задля досягнення поставленої цілі необхідно посилювати діагностичну спроможність первинної ланки надання медичної допомоги, розширити доступ до діагностики представників груп ризику захворювання на ТБ та постійно здійснювати моніторинг якості рутинного епіднагляду.
Захворюваність на ТБ
При аналізі захворюваності на ТБ в Україні слід звернути увагу на те, що існують різні підходи до методології підрахунку даного індикатору. Так, за рекомендаціями ВООЗ при визначенні рівня захворюваності враховують як вперше виявлені випадки ТБ, так і рецидиви, базуючись на даних когортного аналізу. Проте в Україні також застосовують інший метод підрахунку, застосовуючи звітні форми радянського зразка, які наразі теж є чинними. За цим методом враховують лише вперше діагностовані випадки ТБ. На рис.2. проілюстровано, що якщо аналізувати захворюваність на ТБ лише за вперше діагностованими випадками, то вона знижується (крива синього кольору). Проте, коли аналізувати захворюваність як сукупність вперше виявлених випадків та рецидивів, то спостерігаємо протилежну тенденцію – захворюваність зростає незначними темпами (крива червоного кольору).
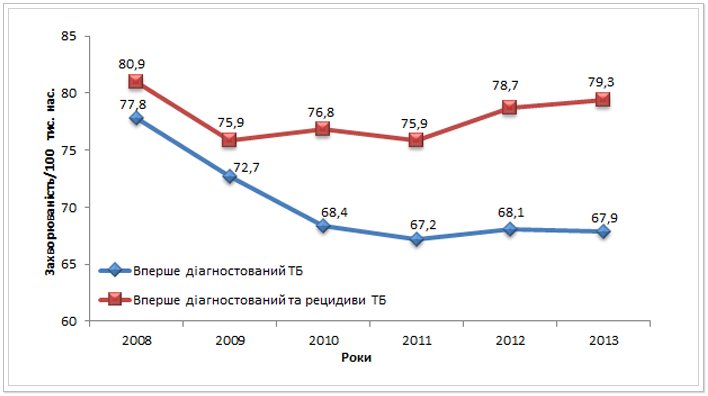 Рис. 2. Захворюваність на ТБ на 100 тис. населення за різними методологіями підрахунку в Україні з 2008 до 2013 рр. *
Рис. 2. Захворюваність на ТБ на 100 тис. населення за різними методологіями підрахунку в Україні з 2008 до 2013 рр. *
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» (крива червоного кольору) та форми №8 «Звіт про захворювання на активний туберкульоз» (крива синього кольору) відповідних років.
Через те, що в Україні протягом багатьох років паралельно використовують обліково-звітні форми радянського зразка та форми когортного аналізу (рекомендовані ВООЗ), виникають розбіжності у обрахунку ключових показників програмних результатів щодо ТБ, адже дані системи обліку та звітності послуговуються різними визначеннями при реєстрації – це «випадок» і «хворий», а також термінами їх подання. Зараз в Україні існує гостра необхідність в уніфікації системи обліку та звітності та приведенні її до повної відповідності міжнародним рекомендаціям. Це дасть можливість проводити якісний аналіз епідеміологічних показників не лише всередині країни, але й порівнювати їх із даними інших країн, і як наслідок готувати доказову базу для прийняття управлінських рішень у рутинному та стратегічному плануванні протитуберкульозних програм на різних рівнях.
Аналізуючи високі показники захворюваності в Україні, варто пам’ятати, що вона має чітку кореляцію із економічним розвитком країни (див. рис.3). Тому, плануючи заходи, спрямовані на зниження захворюваності на національному рівні та оцінюючи їх ефективність слід брати до уваги показник зниження/зростання ВВП на душу населення в дані періоди. Факт кореляції між захворюваністю на ТБ та рівнем ВВП на душу населення є яскравим свідченням того, що подолання епідемії ТБ в Україні стане можливим лише у випадку якісних та позитивних системних змін не лише в протитуберкульозній службі, чи системі охорони здоров’я, але в усій економіці взагалі.
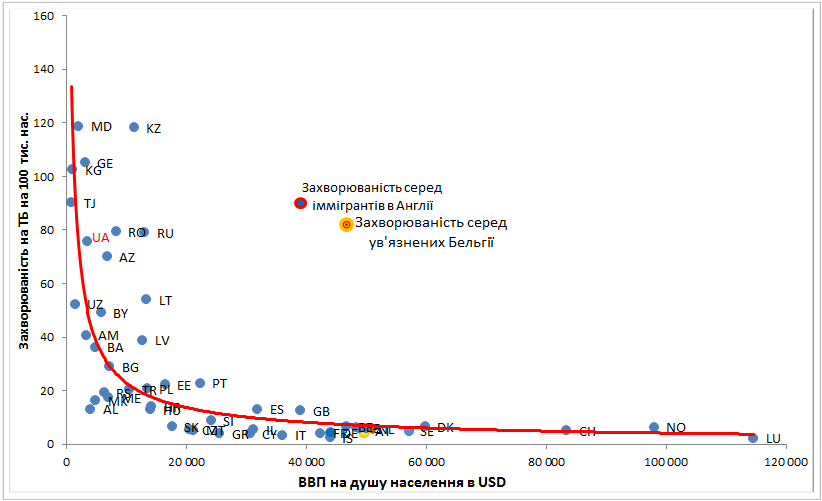
Рис.3. Кореляція між рівнем захворюваності на ТБ та ВВП на душу населення в 49 країнах Європейського регіону ВООЗ у 2011 р.*
* Джерело даних: база даних ВООЗ із ТБ за 2011 рік.
Одним із важливих епідеміологічних показників успішності елімінації ТБ в країні є тренд вікової структури захворюваності на ТБ. Якщо середній вік випадків ТБ зростає – це свідчить про позитивні зміни в епідеміологічному процесі. Аналізуючи вікову структуру захворюваності на ТБ протягом останніх 5 років, прослідковується тенденція до збільшення захворюваності серед вікової групи 25-44 роки (рис.4), що свідчить про негативну динаміку розвитку епідемії ТБ. Ця вікова категорія є основним робочим ресурсом країни та найбільшим платником податків, тож очевидно, що не варто чекати зменшення негативного впливу епідемії туберкульозу на економічний стан держави найближчим часом. Проте варто відзначити, що певне зниження захворювання спостерігається у віковій групі 15-24 роки. Але частка даної вікової групи в загальній структурі захворюваності не велика, тому дані позитивні зміни не має суттєвого впливу на тенденцію до елімінації ТБ в країні. В решті вікових груп змін не відбулося, захворюваність лишається орієнтовно на одному рівні протягом останніх 5 років.
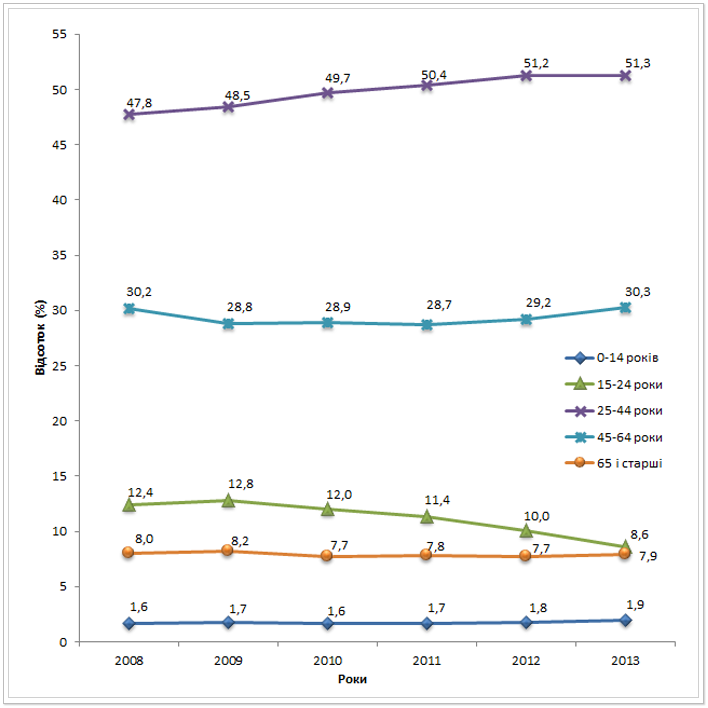 Рис. 4. Розподіл хворих з уперше встановленим діагнозом туберкульозу за віком в Україні з 2008 до 2013 рр.*
Рис. 4. Розподіл хворих з уперше встановленим діагнозом туберкульозу за віком в Україні з 2008 до 2013 рр.*
*Джерело даних: Аналітично статистичний довідник "Туберкульоз в Україні" 2014 р.
Смертність від ТБ
Показник смертності від ТБ також виступає важливим індикатором впливу заходів протитуберкульозної програми. Він є прямим свідченням ефективності програм профілактики, виявлення, діагностики та лікування ТБ. В середньому по Україні спостерігається зниження смертності від ТБ протягом останніх шести років (див. рис. 5). У 2013 році показник становив 14,1 смертей на 100 тис. населення.
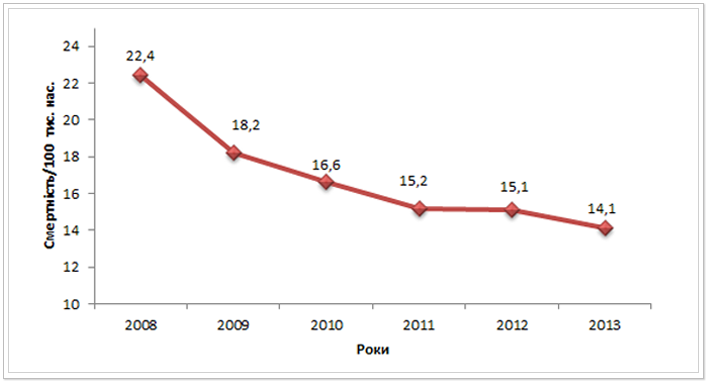 Рис. 5. Смертність від ТБ на 100 населення в Україні з 2008 до 2013 рр.*
Рис. 5. Смертність від ТБ на 100 населення в Україні з 2008 до 2013 рр.*
* Джерело даних: Держстат України.
В таблиці 1 представлено дані щодо смертності від ТБ на 100 тис. населення в розрізі областей. В Донецькій (18,2), Дніпропетровській (19,5), Луганській (20,6) областях смертність минулого (2013) року лишалася на дуже високому рівні.
Таблиця 1. Смертність від ТБ на 100 тис. населення в Україні по регіонам з 2008 до 2013 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
23,6 |
21,8 |
21 |
19,8 |
18,1 |
15,3 |
|
Вінницька |
11,6 |
11,4 |
10,5 |
9,4 |
8,5 |
10,3 |
|
Волинська |
22,7 |
20,7 |
17,8 |
15,6 |
15,5 |
17,2 |
|
Дніпропетровська |
32,3 |
25,1 |
21,1 |
22,1 |
22 |
19,5 |
|
Донецька |
30,6 |
25,2 |
21,5 |
18,4 |
19,6 |
18,2 |
|
Житомирська |
14,4 |
12,6 |
12,4 |
13 |
11,5 |
12,8 |
|
Закарпатська |
18,7 |
16,4 |
14,4 |
13,9 |
12,7 |
12,6 |
|
Запорізька |
22,3 |
19 |
18,8 |
15,5 |
16,8 |
15,6 |
|
Івано-Франківська |
16,3 |
13,9 |
13 |
10,9 |
10,7 |
11,1 |
|
Київська |
23,1 |
17 |
15,4 |
15 |
16,2 |
14,8 |
|
Кіровоградська |
27,8 |
22,3 |
22,9 |
21,1 |
19,2 |
15,2 |
|
Луганська |
31,3 |
27,3 |
24,8 |
21,6 |
21,3 |
20,6 |
|
Львівська |
20,1 |
17,7 |
17,2 |
14,6 |
14,6 |
14,2 |
|
Миколаївська |
21 |
18,9 |
17,3 |
14,4 |
13,1 |
12,3 |
|
Одеська |
33,8 |
21 |
20,8 |
18,8 |
17,8 |
15,9 |
|
Полтавська |
22,4 |
16,2 |
15,6 |
11,5 |
14,6 |
14,5 |
|
Рівненська |
17,7 |
13,1 |
12 |
9,9 |
11,1 |
11,3 |
|
Сумська |
23,9 |
20,4 |
17,7 |
18,4 |
15,3 |
14,4 |
|
Тернопільська |
11 |
9,9 |
9,7 |
9,5 |
7,5 |
6,3 |
|
Харківська |
19,7 |
15,5 |
13,9 |
14,2 |
13,5 |
12,4 |
|
Херсонська |
25,1 |
23 |
20,8 |
20,8 |
20 |
17,2 |
|
Хмельницька |
13,4 |
8,7 |
9,2 |
7,4 |
8,9 |
7,6 |
|
Черкаська |
11,8 |
11,1 |
9,8 |
10,4 |
10,5 |
10 |
|
Чернівецька |
15,5 |
12,5 |
10,8 |
12,3 |
10,1 |
10,3 |
|
Чернігівська |
20,5 |
17,3 |
15 |
14,6 |
13,1 |
12,3 |
|
м. Київ |
13,5 |
10,7 |
9,3 |
7,9 |
8,8 |
7,4 |
|
м. Севастополь |
23 |
14,8 |
18,2 |
12,9 |
13,7 |
12,3 |
|
Україна |
22,4 |
18,2 |
16,6 |
15,2 |
15,1 |
14,1 |
* Джерело даних: Держстат України.
У 2013 році найнижчі показники смертності зафіксовані в Тернопільській, Хмельницькій областях та м. Києві.
Виявлення ТБ в загально-лікувальній мережі
Задля визначення ефективності заходів щодо виявлення туберкульозу у закладах первинної медико-санітарної допомоги (ПМСД) та впровадження одного з елементів «Стоп ТБ» - стратегії, доцільно розглянути індикатор відсоток виявлення нових випадків та рецидивів з КСБ «+» (за Цілем-Нільсеном) у осіб, обстежених в лабораторіях первинної медико-санітарної допомоги. Значення даного індикатора у період з 2010 до 2013 рр. усереднено по Україні представлені на рисунку 6.
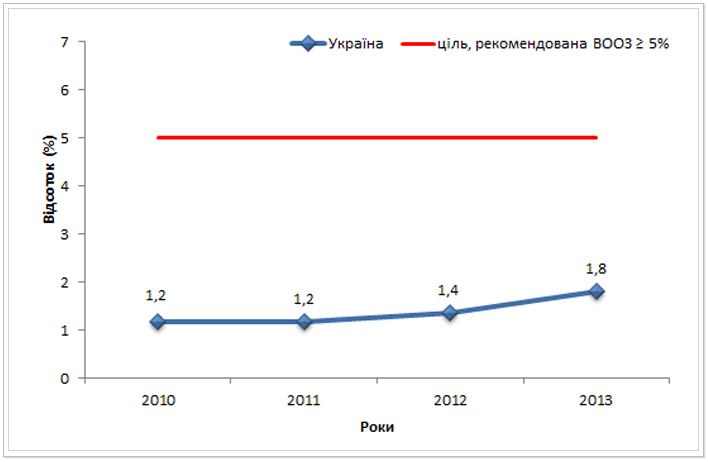 Рис. 6. Відсоток виявлення нових випадків та рецидивів з КСБ «+» в загально-лікувальній мережі в Україні з 2010 до 2013 рр.*
Рис. 6. Відсоток виявлення нових випадків та рецидивів з КСБ «+» в загально-лікувальній мережі в Україні з 2010 до 2013 рр.*
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
За рекомендаціями ВООЗ виявлення в закладах ПМСД має бути на рівні 5 - 10 %%. Якщо показник нижче 5% ̶ це може свідчити про те, що клінічні спеціалісти направляють надто багато пацієнтів на проведення аналізу мокротиння (можливо без симптомів ТБ) внаслідок надмірно завищеної тубнастороженості, і як наслідок лабораторні служби перенавантажені непотрібними негативними тестами, що також негативно впливає на якість роботи лабораторій. Нажаль жодна область України ще не досягнула поставленої цілі за даним індикатором (як це видно із табл. 3). Найкращі показники виявлення в закладах ПМСД спостерігаються в Донецькій області (4,6% у 2013 р.). Найгірші – у Чернівецькій, Тернопільській, Львівській, Хмельницькій, Волинській та Черкаській областях, там даний індикатор не досягнув навіть 1% у 2013 році.
Таблиця 2. Виявлення нових випадків та рецидивів ТБ з КСБ «+» у ЗЛП по регіонам України з 2010 до 2013 рр. *
|
Адміністративні території |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
2,5 |
2,7 |
3 |
2,7 |
|
Вінницька |
1,2 |
1,4 |
2,5 |
2,1 |
|
Волинська |
1,3 |
0,8 |
1 |
0,8 |
|
Дніпропетровська |
1,9 |
3 |
3,7 |
3,7 |
|
Донецька |
3,8 |
4,2 |
4,4 |
4,6 |
|
Житомирська |
5,7 |
2,1 |
1 |
1,2 |
|
Закарпатська |
0,8 |
0,6 |
0,7 |
1 |
|
Запорізька |
1,9 |
2,1 |
2,3 |
2,8 |
|
Івано-Франківська |
0,4 |
0,4 |
0,3 |
1,5 |
|
Київська |
0,8 |
1,3 |
1,5 |
1,2 |
|
Кіровоградська |
1 |
1,1 |
1,8 |
2,4 |
|
Луганська |
1,1 |
1,3 |
1,3 |
3 |
|
Львівська |
0,3 |
0,6 |
0,5 |
0,7 |
|
Миколаївська |
0,7 |
1 |
0,9 |
1,5 |
|
Одеська |
1,4 |
1,4 |
1,9 |
3,5 |
|
Полтавська |
0,7 |
0,6 |
1,3 |
1,8 |
|
Рівненська |
0,8 |
1,8 |
1,7 |
2,3 |
|
Сумська |
1,4 |
1,5 |
1,2 |
1,4 |
|
Тернопільська |
0,3 |
0,5 |
0,5 |
0,6 |
|
Харківська |
1 |
1,2 |
1,3 |
1,3 |
|
Херсонська |
3,4 |
3,7 |
4,4 |
3,7 |
|
Хмельницька |
0,2 |
0,2 |
0,3 |
0,7 |
|
Черкаська |
0,3 |
0,3 |
0,5 |
0,8 |
|
Чернівецька |
0,8 |
0,3 |
0,4 |
0,6 |
|
Чернігівська |
0,7 |
1,3 |
2,5 |
3,2 |
|
м. Київ |
3,4 |
3,1 |
3,1 |
3,2 |
|
м. Севастополь |
2 |
2,9 |
3,4 |
2,9 |
|
Україна |
1,2 |
1,2 |
1,4 |
1,8 |
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
Якість діагностики ТБ
Щоб оцінити використання лабораторних методів діагностики для встановлення підтвердженого діагнозу ТБ розглянемо рівень нових бактеріологічно підтверджених випадків легеневого ТБ (методом бактеріоскопії та за посівом). За рекомендаціями ВООЗ даний показник має бути вищим 50%. В Україні ж відсоток бактеріологічно підтверджених випадків ТБ серед всіх зареєстрованих став вищим за 50% із 2012 року (див. рис.7).
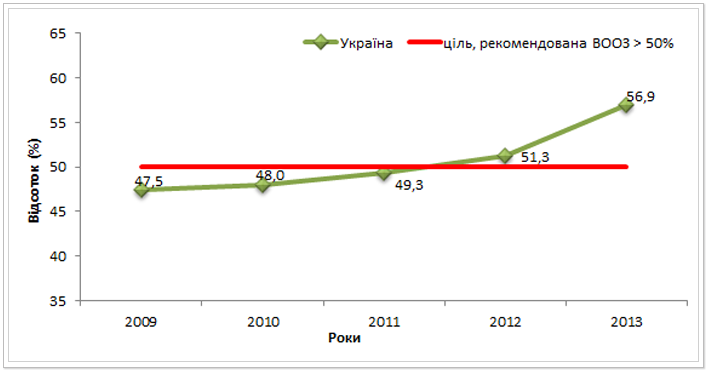 Рис. 7. Рівень нових бактеріологічно підтверджених випадків легеневого туберкульозу (мазок та посів) в Україні з 2009 до 2013 рр. (%)*ᵃ
Рис. 7. Рівень нових бактеріологічно підтверджених випадків легеневого туберкульозу (мазок та посів) в Україні з 2009 до 2013 рр. (%)*ᵃ
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
ᵃ Показник 2009 року не містить даних від ДПтС та МОУ.
Суттєву роль у посиленні бактеріологічної діагностики відіграло впровадження швидких методів діагностики в межах реалізації програми «Зупинимо туберкульоз в Україні» за рахунок коштів гранту Глобального фонду та БФ «Розвиток України» у 2011-2013 рр. Специфічність та чутливість одного із швидких методів діагностиці за допомогою Xpert MTB/RIF складає 68-98 %% та 98-99 %% відповідно. З огляду на це, відсоток бактеріологічно підтверджених випадків туберкульозу повинен бути більшим, ніж 50%.
Повторне лікування ТБ
Дуже зручним для оцінки ефективності протитуберкульозних програм минулих років є індикатор відсоток (%) випадків повторного лікування ТБ». За даними ВООЗ програма є задовільно виконаною, якщо він не перевищує 20%. Проте, як видно із рисунка 8, кількість повторних випадків лікування ТБ в Україні стрімко зростає. Його приріст із 2012 до 2013 рр. склав 4,5%.
Такий високий показник частки повторного лікування ТБ серед всіх випадків свідчить про неефективність заходів протитуберкульозних програм попередніх років або недоліки у реєстрації випадків ТБ, виявити та усунути останню причину можливо під час моніторингових візитів у регіони.
Детальнішу інформацію по даному показнику у розрізі регіонів України можна отримати із таблиці 3. Вище 40% показник повторного лікування ТБ у 2013 році сягнув у Волинській, Сумській, Івано-Франківській, Миколаївській областях, м. Севастополі та в лікувальних закладах Департаменту виконання покарань (ДПтС).
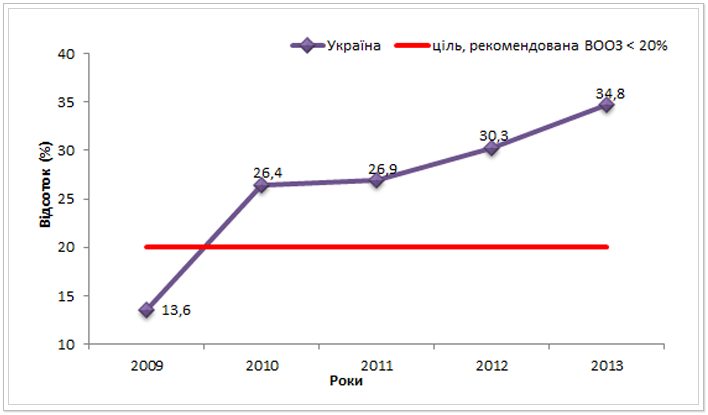 Рис. 8. Відсоток (%) випадків повторного лікування ТБ в Україні з 2009 до 2013 рр.*ᵃ
Рис. 8. Відсоток (%) випадків повторного лікування ТБ в Україні з 2009 до 2013 рр.*ᵃ
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
ᵃ Показник 2009 року не містить даних від ДПтС та МОУ.
Таблиця 3. Відсоток (%) випадків повторного лікування ТБ в Україні по регіонам з 2009 до 2013 рр.*
|
Адміністративні території |
2009 |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
14,9 |
20,9 |
21,3 |
22,5 |
21,5 |
|
Вінницька |
16,6 |
25,6 |
23,3 |
27,5 |
30,1 |
|
Волинська |
9 |
9,1 |
9,7 |
20,7 |
40,8 |
|
Дніпропетровська |
11,2 |
28,2 |
32,4 |
33,6 |
37,1 |
|
Донецька |
14,7 |
26,8 |
26,3 |
26,8 |
30,7 |
|
Житомирська |
9,2 |
8,9 |
12,4 |
19,1 |
23,5 |
|
Закарпатська |
5,4 |
18,2 |
14 |
22,5 |
37 |
|
Запорізька |
19 |
26,4 |
26,8 |
29,8 |
27,5 |
|
Івано-Франківська |
11,8 |
13,6 |
16,2 |
20,2 |
42,5 |
|
Київська |
10,8 |
24 |
23 |
30,4 |
33,2 |
|
Кіровоградська |
13,3 |
29,2 |
28,3 |
29,4 |
31,7 |
|
Луганська |
22,8 |
29,7 |
31,6 |
35,1 |
39,2 |
|
Львівська |
9,3 |
15,6 |
16,6 |
21,2 |
33,5 |
|
Миколаївська |
7,6 |
30,1 |
39,6 |
45,1 |
46,6 |
|
Одеська |
12 |
20,9 |
22,7 |
30,2 |
30,4 |
|
Полтавська |
14 |
23,2 |
23,3 |
28,6 |
37,8 |
|
Рівненська |
12,5 |
14,7 |
13,9 |
17,3 |
20,6 |
|
Сумська |
14,4 |
28,2 |
25,9 |
28,7 |
41,2 |
|
Тернопільська |
16,4 |
20,8 |
19,6 |
23,4 |
31,4 |
|
Харківська |
14,9 |
25,2 |
26,3 |
30 |
30,3 |
|
Херсонська |
12 |
32,2 |
35,9 |
36,6 |
37 |
|
Хмельницька |
11,9 |
42,1 |
37,5 |
35 |
37 |
|
Черкаська |
13,7 |
21,8 |
20 |
18,6 |
26,2 |
|
Чернівецька |
12 |
14,3 |
19,8 |
22,5 |
38,1 |
|
Чернігівська |
17,5 |
18,9 |
18,1 |
22,9 |
30 |
|
м. Київ |
15,2 |
21,5 |
20,8 |
23,8 |
26,3 |
|
м. Севастополь |
10,9 |
28,6 |
34,4 |
36,1 |
41,5 |
|
ДПтС |
- |
52,1 |
50,8 |
50,8 |
53,6 |
|
МОУ |
- |
11,5 |
8,1 |
10 |
13,4 |
|
Україна |
13,6 |
26,4 |
26,9 |
30,3 |
34,8 |
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
Охоплення лікуванням випадків ТБ легень
Також чутливим індикатором ефективності попередніх та чинних протитуберкульозних програм, який відображає доступ до протитуберкульозного лікування, є відсоток (%) випадків ТБ легень, охоплених лікуванням відповідно до Національного протоколу (1-3 категорія). Якщо цей показник перевищує 100%, як це відбувалося у 2009 році в Україні (118% - див. рис.9), це свідчить про те, що у попередні роки були перебої у постачанні протитуберкульозних препаратів і, відповідно, не було можливості охопити всіх хворих повноцінним лікуванням одразу після реєстрації, тому вони розпочинали лікування пізніше, потрапляючи у лікувальну когорту наступного року. Разом з тим показники нижчі 100% - (у 2010 та 2011 рр.) демонструють, що в ці проміжки часу в Україні не всі пацієнти були забезпечені лікуванням протитуберкульозними препаратами.
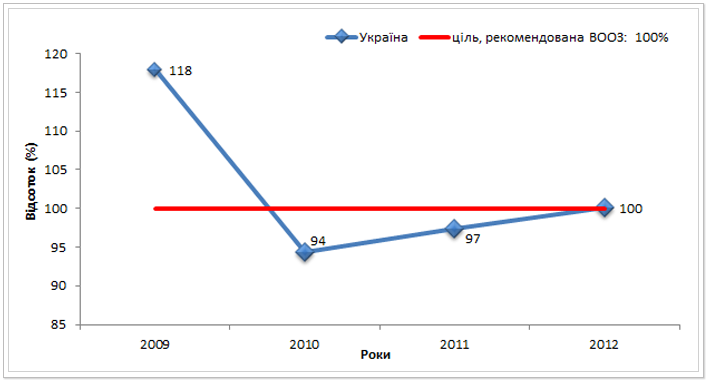 Рис. 9. Відсоток (%) випадків ТБ легень, охоплених лікуванням відповідно до національного протоколу (1-3 кат.) в Україні з 2009 до 2012 рр.*ᵃ
Рис. 9. Відсоток (%) випадків ТБ легень, охоплених лікуванням відповідно до національного протоколу (1-3 кат.) в Україні з 2009 до 2012 рр.*ᵃ
* Джерело даних: звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження) та ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
ᵃ Показник 2009 року не містить даних від ДПтС та МОУ.
Показник успішності лікування ТБ
Щоб контролювати епідеміологічну ситуацію з ТБ та впливати на зниження тягаря ТБ у суспільстві, за рекомендаціями ВООЗ, успішність лікування серед нових бактеріологічно підтверджених випадків легеневого ТБ (ЛТБ), має дорівнювати або бути вищою за 85%.
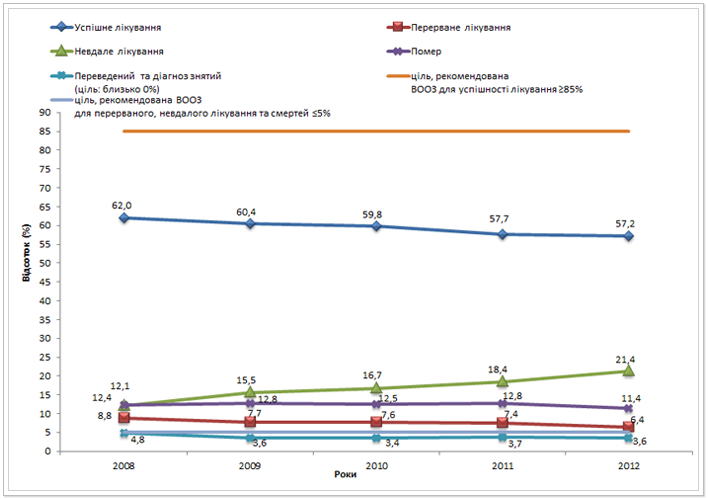 Рис. 10. Результати лікування серед нових бактеріологічно підтверджених випадків ЛТБ в Україні з 2008 до 2012 рр.*
Рис. 10. Результати лікування серед нових бактеріологічно підтверджених випадків ЛТБ в Україні з 2008 до 2012 рр.*
* Джерело даних: звітні форми ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
ᵃ Показники 2008 та 2009 років не містять даних від ДПтС та МОУ.
В Україні дана ціль ще не досягнута, на рис.10 видно, що успішність лікування перебуває на дуже низькому рівні і навіть має деяку тенденцію до зниження. Низька успішність лікування (у 2012 році в середньому по Україні – всього 57,2%) свідчить про неспроможність Програми утримувати хворих на лікуванні. Це напряму впливає на подальшу розповсюдженість туберкульозу, зростання смертності від ТБ та розвиток резистентних форм ТБ тощо. Нижче в таблиці 4 наведено дані успішності лікування серед нових бактеріологічно підтверджених випадків ЛТБ в Україні з 2008 до 2012 рр. у розрізі регіонів.
Таблиця 4. Відсоток (%) «успішного лікування» серед нових бактеріологічно підтверджених випадків ЛТБ в Україні по регіонам з 2008 до 2012 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
|
АР Крим |
71,3 |
59,2 |
53,6 |
52,9 |
53,4 |
|
Вінницька |
61,2 |
57,2 |
58,5 |
60,6 |
61,4 |
|
Волинська |
88,1 |
83,4 |
93,6 |
83,9 |
67,2 |
|
Дніпропетровська |
53 |
50,9 |
48,6 |
50,7 |
49,5 |
|
Донецька |
55,5 |
51,8 |
50 |
52,8 |
50,6 |
|
Житомирська |
77,4 |
79,6 |
80,5 |
71,9 |
67,8 |
|
Закарпатська |
69,6 |
66 |
69,6 |
68,6 |
67,2 |
|
Запорізька |
61,5 |
64,1 |
59,1 |
56,3 |
58,9 |
|
Івано-Франківська |
72,9 |
73 |
73,9 |
70,3 |
63,8 |
|
Київська |
70 |
62,5 |
61 |
61,4 |
63 |
|
Кіровоградська |
57,6 |
57,3 |
64,9 |
63,1 |
68,4 |
|
Луганська |
49,1 |
52,9 |
53,4 |
44,8 |
47,7 |
|
Львівська |
88,1 |
73,6 |
68,2 |
69,5 |
69,4 |
|
Миколаївська |
59,2 |
63,1 |
54 |
54,1 |
59,6 |
|
Одеська |
51,8 |
54,8 |
53,6 |
52,4 |
53 |
|
Полтавська |
73,8 |
68,4 |
71,3 |
65,9 |
66,1 |
|
Рівненська |
62,6 |
65,9 |
68,4 |
65,6 |
67,5 |
|
Сумська |
68,9 |
68 |
73,1 |
72,3 |
62,2 |
|
Тернопільська |
67,4 |
77 |
75,6 |
78,2 |
77,4 |
|
Харківська |
48,5 |
48,9 |
48,4 |
47,9 |
48,7 |
|
Херсонська |
55,4 |
51 |
57,1 |
50 |
52,5 |
|
Хмельницька |
65,3 |
74,3 |
74,8 |
69,7 |
69,1 |
|
Черкаська |
73,8 |
71,8 |
65,9 |
58,6 |
56,5 |
|
Чернівецька |
74,1 |
82,6 |
82,2 |
78,3 |
68,3 |
|
Чернігівська |
68,7 |
62,5 |
61,8 |
60,6 |
58,6 |
|
м. Київ |
51,4 |
56,9 |
57 |
55,9 |
55 |
|
м. Севастополь |
53,8 |
50 |
51,8 |
53,2 |
51,7 |
|
ДПтС |
- |
- |
54,2 |
39,6 |
46,4 |
|
МОУ |
- |
- |
20 |
48,1 |
100 |
|
Україна |
62 |
58,3 |
59,8 |
57,7 |
57,2 |
* Джерело даних: звітні форми ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
Як видно із таблиці, найнижчі показники успішності лікування серед нових бактеріологічно підтверджених випадків ЛТБ у 2012 році спостерігалися в Луганській (47,7%), Харківській (48,7%), Дніпропетровській (49,5%) областях та в ДПтС (46,4%). Найвища успішність лікування у 2012 році зафіксована у Тернопільській області – 77,4% та Міністерстві оборони України (100%) (МОУ).
Показник перерваного лікування ТБ
Дзеркально протилежним до успішності лікування виступає індикатор відсоток (%) «перерваного лікування» серед нових бактеріологічно підтверджених випадків ЛТБ. На рис. 10 чітко відстежується тенденція до зниження переривання лікування в Україні за останні 5 років. Проте досі недосяжною лишається ціль, встановлена ВООЗ – менше 5%. Поруч з тим зростає частка випадків, коли діагноз знятий, або пацієнт переведений, тобто коли результат лікування не встановлений (рис.10). Їх відсоток, має наближатися до 0, адже в умовах впровадження Всеукраїнського електронного реєстру хворих на ТБ, міграція пацієнта між областями не впливає на звітність – можливо отримати результат лікування, навіть якщо пацієнт завершив лікування не в тій області, де його розпочав.
Нижче у таблиці 5 подано дані по відсотку «перерваного лікування» серед нових бактеріологічно підтверджених випадків ЛТБ в Україні по регіонам з 2008 до 2012 рр. Найвищі показники у 2012 році зафіксовані в м. Києві (10,4%) та в Закарпатській області (13%). Менше 5% переривання лікування у 2012 році зафіксовано лише у шести областях України (Житомирській Запорізькій, Івано-Франківській, Тернопільській, Хмельницькій та Чернівецькій) та в двох відомствах - ДПтС та МОУ.
Таблиця 5. Відсоток «перерваного лікування» серед нових бактеріологічно підтверджених випадків ЛТБ в Україні по регіонам з 2008 до 2012 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
|
АР Крим |
5,3 |
6,7 |
7,3 |
7 |
9 |
|
Вінницька |
9 |
12,4 |
9,1 |
7,6 |
6,3 |
|
Волинська |
1,3 |
2,5 |
0,8 |
1,6 |
8,2 |
|
Дніпропетровська |
12,8 |
10 |
12,4 |
9,6 |
8,5 |
|
Донецька |
6,2 |
5,3 |
6,1 |
4,5 |
5,2 |
|
Житомирська |
5,1 |
4,2 |
4 |
5,2 |
2,9 |
|
Закарпатська |
9,9 |
13,3 |
7,6 |
12,1 |
13 |
|
Запорізька |
8,8 |
5,9 |
7,8 |
8 |
3,4 |
|
Івано-Франківська |
5,3 |
3,2 |
4,3 |
5,5 |
4,3 |
|
Київська |
8,7 |
8,6 |
8,3 |
8,4 |
7,3 |
|
Кіровоградська |
16,3 |
12,6 |
9,9 |
11,3 |
6,7 |
|
Луганська |
6,8 |
6,7 |
7 |
6,8 |
7,3 |
|
Львівська |
3,1 |
6 |
8,1 |
7,2 |
7,6 |
|
Миколаївська |
6,9 |
5 |
7,8 |
7,7 |
5,5 |
|
Одеська |
9,5 |
9,9 |
9,4 |
12,2 |
8,9 |
|
Полтавська |
6,8 |
7,7 |
4,3 |
7,8 |
5,1 |
|
Рівненська |
12,2 |
6,8 |
4,4 |
6 |
6,9 |
|
Сумська |
14,9 |
8,8 |
6,7 |
7,7 |
6,2 |
|
Тернопільська |
5,8 |
2,5 |
4,3 |
1,9 |
0,9 |
|
Харківська |
11,3 |
10,6 |
11,1 |
11,1 |
6,3 |
|
Херсонська |
14,1 |
10,9 |
10,1 |
10,2 |
5,7 |
|
Хмельницька |
5,2 |
3,1 |
2,4 |
2,9 |
3,1 |
|
Черкаська |
7,8 |
3,9 |
4,5 |
4,8 |
5,4 |
|
Чернівецька |
7 |
2,5 |
3,8 |
3,1 |
2,7 |
|
Чернігівська |
6,7 |
3,2 |
4,5 |
3,5 |
6,1 |
|
м. Київ |
18,2 |
18,2 |
12,7 |
11,2 |
10,4 |
|
м. Севастополь |
6,8 |
10 |
12,5 |
13,8 |
6,9 |
|
ДПтС |
- |
- |
3,5 |
0,5 |
0,2 |
|
МОУ |
- |
- |
0 |
0 |
0 |
|
Україна |
8,8 |
7,7 |
7,6 |
7,4 |
6,4 |
* Джерело даних: звітні форми ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
Показник невдалого лікування ТБ
Оцінити якість впровадження ДОТ-стратегії та правильність діагностики ТБ в країні допоможе показник відсотку (%) «невдалого лікування» серед нових бактеріологічно підтверджених випадків ЛТБ. Безумовно, жодна протитуберкульозна програма не може забезпечити досягнення нульового показника невдалого лікування, проте за рекомендаціями ВООЗ варто намагатися знизити його до рівня менше 5% від всіх результатів лікування вперше виявлених випадків легеневого ТБ з позитивним результатом бактеріоскопії. Нажаль, даний індикатор стрімко зростає в Україні протягом останніх 5 років (рис.10). Так, з 2008 по 2012 рік відсоток «невдалого лікування» серед нових бактеріологічно підтверджених випадків ЛТБ зріс на більш ніж 9% (з 12,1% до 21,4 % відповідно).
Жодна область не досягнула показника «невдалого лікування» ЛТБ нижче 5% у 2012 році. Найближчими до цього виявилися три регіони: Закарпаття (12,4%), Кіровоградщина (12,6%) та Тернопільщина (12,8%). Найдалі від цілі поки знаходяться Луганська (28,7%) та Харківська (30,7%) області (див. таблицю 6).
Серед трьох причин встановлення невдалого результату лікування (продовження бактеріовиділення, прогресування легеневого процесу на рентгенограмі, встановлення діагнозу мультирезистентного ТБ (МР ТБ)) найбільшу частку займає встановлення діагнозу МР ТБ. І варто зауважити, що частка МР ТБ серед цих підстав невдалого лікування щороку зростає. Так, якщо у 2009 році вона становила 43,3% від всіх випадків невдалого лікування, то у 2012 році вже 63,6%. Суттєву роль у подібній динаміці відіграло впровадження молекулярно-генетичних методів діагностики, завдяки вищим показникам чутливості цих методів. Наступною за поширеністю причиною невдалого лікування стало прогресування легеневого процесу на рентгенограмі, у 2012 році воно складало 23,4% від всіх випадків невдалого лікування. Прогресування легеневого процесу в основному характерно для пацієнтів із поєднаною інфекцією ВІЛ/ТБ. І найменшу частку серед причин невдалого лікування склало продовження чи поява бактеріовиділення - 13%, що може свідчити про недотримання принципу контрольованого лікування та переривання прийому ліків.
Таблиця 6. Відсоток (%) «невдалого лікування» серед нових бактеріологічно підтверджених випадків ЛТБ в Україні по регіонам з 2008 до 2012 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
|
АР Крим |
11,6 |
15,8 |
20,9 |
20,9 |
21,8 |
|
Вінницька |
11,9 |
14,8 |
16,8 |
17,8 |
18,1 |
|
Волинська |
9,1 |
10,8 |
2,6 |
6,9 |
14,6 |
|
Дніпропетровська |
14,3 |
18,9 |
21,5 |
22,6 |
23,4 |
|
Донецька |
12 |
22,7 |
23 |
22,9 |
27,3 |
|
Житомирська |
5,8 |
5,8 |
4,9 |
10 |
14,4 |
|
Закарпатська |
14,2 |
13 |
16,5 |
15,5 |
12,4 |
|
Запорізька |
13,2 |
16,3 |
19,6 |
20,1 |
24,1 |
|
Івано-Франківська |
7,7 |
8,4 |
8,5 |
12,4 |
17,4 |
|
Київська |
6,2 |
14,3 |
17,5 |
18 |
13,5 |
|
Кіровоградська |
12,1 |
16,7 |
12,8 |
11,1 |
12,6 |
|
Луганська |
19,2 |
17,8 |
22,6 |
31,5 |
28,7 |
|
Львівська |
2,2 |
13,9 |
14,5 |
14,1 |
14,9 |
|
Миколаївська |
8,5 |
6,9 |
12,8 |
14,4 |
19,5 |
|
Одеська |
18 |
11,6 |
12,7 |
15,3 |
22,3 |
|
Полтавська |
7,6 |
10 |
10,8 |
10,5 |
13,7 |
|
Рівненська |
7,6 |
17,2 |
16,5 |
17,7 |
16,4 |
|
Сумська |
9,4 |
16,5 |
11,7 |
12,3 |
23,8 |
|
Тернопільська |
16,2 |
10,3 |
6,3 |
8 |
12,8 |
|
Харківська |
20,4 |
20,4 |
23,2 |
23,8 |
30,7 |
|
Херсонська |
15,4 |
21,7 |
17,4 |
19,5 |
27,4 |
|
Хмельницька |
12,1 |
7,7 |
9,4 |
11,9 |
16,7 |
|
Черкаська |
6,3 |
7,8 |
13,7 |
15,4 |
18,8 |
|
Чернівецька |
2,8 |
6,6 |
5,7 |
3,7 |
16,5 |
|
Чернігівська |
9,2 |
18,7 |
17,4 |
23,4 |
19,6 |
|
м. Київ |
10,6 |
14,9 |
14,5 |
16,9 |
22 |
|
м. Севастополь |
19,7 |
20 |
17,9 |
20,2 |
27,6 |
|
ДПтС |
- |
- |
16,9 |
25 |
25,1 |
|
МОУ |
- |
- |
0 |
0 |
0 |
|
Україна |
12,1 |
15,5 |
16,7 |
18,4 |
21,4 |
* Джерело даних: звітні форми ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
Відсоток «померлих» серед нових бактеріологічно підтверджених випадків ЛТБ
Чутливим індикатором ефективності та якості Загальнодоержавних цільових соціальних програм протидії захворюванню на туберкульоз, а також їх координації із програмами протидії ВІЛ-інфекції/СНІДу, виступає показник відсотку (%) «померлих» серед нових бактеріологічно підтверджених випадків ЛТБ. Варто пам’ятати, що його слід розглядати в контексті поширеності ТБ/ВІЛ-коінфекції та мультирезистентного ТБ, що характерно для України. На рисунку 10 видно, що відсоток «померлих» серед нових бактеріологічно підтверджених випадків ЛТБ лишається досить високим та майже незмінним (з 2008 до 2012 року показник знизився всього на 1%).
На цей індикатор впливає своєчасність виявлення ТБ, тобто його показник віддзеркалює доступ пацієнтів до діагностики ТБ. Крім того, на нього суттєво впливає охоплення хворих на ТБ тестуванням на ВІЛ, а також охоплення хворих на ко-інфекцію ВІЛ/ТБ антиретровірусною терапією та профілактикою ко-тримоксазолом. Як і для попередніх індикаторів, щоб правильно визначити відсоток «померлих» серед нових бактеріологічно підтверджених випадків ЛТБ, необхідно встановлювати результати лікування відповідно до затверджених визначень та дефініцій, послідовно надавати звіти з когортного аналізу. Тому, очевидно, що стрімкий ріст даного індикатора, наприклад у Волинській області (від 0,6% у 2008 році до 8,2% у 2012) ̶ це свідчення налагодження системи звітування та достовірності даних після проведення відповідних тренінгів для медичних працівників, а не загострення епідемічного процесу (табл.7). Також в таблиці 7 нижче можна детальніше ознайомитися із даними по цьому індикатору в розрізі всіх регіонів України за останні 5 років, для яких відомі результати лікування.
Таблиця 7. Відсоток (%) «померлих» серед нових бактеріологічно підтверджених випадків ЛТБ в Україні по регіонам з 2008 до 2012 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
|
АР Крим |
8,8 |
15,3 |
15,5 |
16 |
12,2 |
|
Вінницька |
13,6 |
12,9 |
14,1 |
10,4 |
11,2 |
|
Волинська |
0,6 |
2,5 |
2,6 |
6,9 |
8,2 |
|
Дніпропетровська |
14,1 |
16,8 |
13,4 |
13,5 |
15 |
|
Донецька |
18,4 |
16,7 |
16,7 |
16,9 |
15,4 |
|
Житомирська |
9,1 |
7 |
9,8 |
12 |
12,9 |
|
Закарпатська |
4,4 |
6,3 |
5 |
3,1 |
6,1 |
|
Запорізька |
10,4 |
8,7 |
9,2 |
10,9 |
9,7 |
|
Івано-Франківська |
10,3 |
13 |
11,1 |
7,6 |
9,6 |
|
Київська |
12,7 |
12,1 |
11,7 |
10,1 |
13,7 |
|
Кіровоградська |
10,6 |
11 |
10,5 |
13,2 |
10,2 |
|
Луганська |
17 |
15,9 |
14,2 |
13,3 |
13,1 |
|
Львівська |
6,2 |
5,3 |
7,3 |
7,6 |
6,5 |
|
Миколаївська |
18,3 |
20,6 |
21,2 |
20 |
12 |
|
Одеська |
15,7 |
18,6 |
20,3 |
18,3 |
13,9 |
|
Полтавська |
9,2 |
12,1 |
9,6 |
12,9 |
12,3 |
|
Рівненська |
14,7 |
8,8 |
9,2 |
7,8 |
7,9 |
|
Сумська |
4,5 |
2,6 |
4,2 |
5,2 |
4,6 |
|
Тернопільська |
8,2 |
8,5 |
10,6 |
11,5 |
7,7 |
|
Харківська |
13,3 |
14,2 |
12,9 |
12,3 |
10,8 |
|
Херсонська |
10,4 |
12,3 |
9,2 |
15,9 |
10,9 |
|
Хмельницька |
13,6 |
12,3 |
10,1 |
11,2 |
9,4 |
|
Черкаська |
8,7 |
12,6 |
14 |
18,5 |
13,7 |
|
Чернівецька |
7 |
7,4 |
7 |
11,8 |
9,4 |
|
Чернігівська |
12,9 |
13,1 |
14 |
10,8 |
13,2 |
|
м. Київ |
13,3 |
5,8 |
11,4 |
11,6 |
9,1 |
|
м. Севастополь |
15,4 |
13,6 |
13,4 |
11 |
8,6 |
|
ДПтС |
- |
- |
4,9 |
9,4 |
5,3 |
|
МОУ |
- |
- |
0 |
0 |
0 |
|
Україна |
12,4 |
12,8 |
12,5 |
12,8 |
11,4 |
* Джерело даних: звітні форми ТБ 08 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12 – 15 місяців тому (квартальна)» відповідних років.
Поєднана інфекція ВІЛ/ТБ
Туберкульоз у поєднанні із вірусом імунодефіциту людини (ВІЛ) наразі є однією з найважливіших проблем, які потребують вирішення на шляху подолання епідемії ТБ в Україні. Як свідчать дані, поширеність ВІЛ серед нових випадків ТБ стрімко зростає. У 2013 році 16,7% нових випадків ТБ в Україні мали поєднану хворобу, зумовлену ВІЛ (див. рис. 11). Порівняно із 2008 роком даний показник по країні зріс більш як вдвічі.
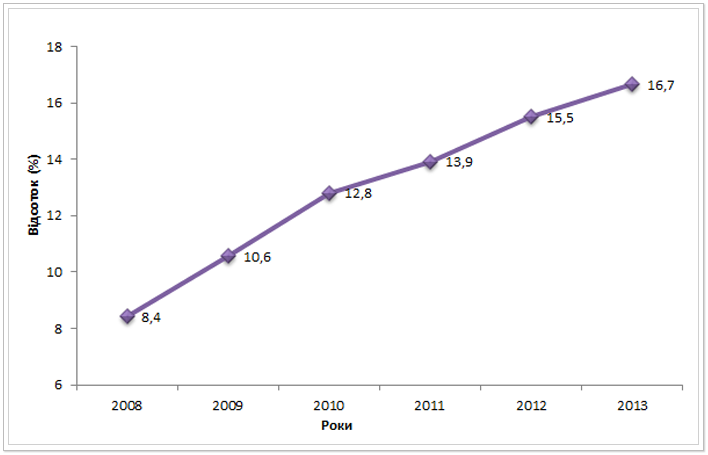 Рис. 11. Поширеність ВІЛ серед нових випадків ТБ в Україні з 2010 до 2013 рр.*ᵃ
Рис. 11. Поширеність ВІЛ серед нових випадків ТБ в Україні з 2010 до 2013 рр.*ᵃ
* Джерело даних: дані 2008-2009 рр. – звітні форми №33-здоров "Звіт про туберкульоз" відповідних років.
Дані 2010-2013 рр. – звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
ᵃ Показник 2010 року не містить даних від ДПтС та МОУ.
Найбільший тягар ВІЛ-асоційованого туберкульозу спостерігається в південно-східних регіонах України. Так в наступних чотирьох областях поширеність ВІЛ серед нових випадків ТБ сягає більше 25%: в Миколаївській (26,5%), Дніпропетровській (26,8%), Одеській (29,5%) та Донецькій (31,6%). Детальніше розглянути дані за цим індикатором по решті регіонів України можна в таблиці 8, яка представлена нижче.
Таблиця 8. Поширеність ВІЛ серед нових випадків ТБ в Україні по регіонам з 2008 до 2013 рр.*
|
Адміністративні території |
2008 |
2009 |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
11,3 |
16,4 |
17,8 |
19,8 |
18,8 |
18,7 |
|
Вінницька |
3,3 |
4,4 |
3,7 |
5 |
5,3 |
6,2 |
|
Волинська |
2,5 |
2,9 |
4,3 |
4,8 |
6,7 |
7,4 |
|
Дніпропетровська |
9 |
16,8 |
20,9 |
24,6 |
25,3 |
26,8 |
|
Донецька |
19,8 |
22,8 |
23,8 |
24,1 |
29,1 |
31,6 |
|
Житомирська |
4,2 |
5,5 |
6,8 |
9,8 |
10,7 |
10,1 |
|
Закарпатська |
0,4 |
0,9 |
0,8 |
0,9 |
1,8 |
2,5 |
|
Запорізька |
5,6 |
4,3 |
9,2 |
10 |
11,8 |
12 |
|
Івано-Франківська |
2,3 |
1,6 |
2,5 |
3,7 |
3,3 |
3,7 |
|
Київська |
4,9 |
8,7 |
10,4 |
11 |
13,9 |
18,8 |
|
Кіровоградська |
4,1 |
6,1 |
8,3 |
9,9 |
11,5 |
13,8 |
|
Луганська |
5 |
4,2 |
8,1 |
8,3 |
10 |
11,5 |
|
Львівська |
2,4 |
2,6 |
4,1 |
4,4 |
6,1 |
6,3 |
|
Миколаївська |
28,6 |
25,1 |
26,5 |
25 |
24,3 |
26,5 |
|
Одеська |
15,2 |
18,3 |
19,2 |
21,9 |
24,7 |
29,5 |
|
Полтавська |
4,6 |
7,8 |
8,1 |
10,2 |
12,8 |
12,1 |
|
Рівненська |
0,1 |
1,5 |
3,3 |
3,1 |
5,5 |
5,7 |
|
Сумська |
2,4 |
3,4 |
2,7 |
4,1 |
5,7 |
4,6 |
|
Тернопільська |
1,9 |
1,5 |
2,2 |
2,6 |
2,4 |
2,9 |
|
Харківська |
3,8 |
5,4 |
5,7 |
5,4 |
7,3 |
6,1 |
|
Херсонська |
6,4 |
7,5 |
10,1 |
13,1 |
14,2 |
14,7 |
|
Хмельницька |
3,1 |
3,1 |
6,1 |
8,2 |
10,5 |
7,6 |
|
Черкаська |
9,4 |
11 |
15,5 |
14,7 |
18,9 |
14,6 |
|
Чернівецька |
2,6 |
2,2 |
5,3 |
2,2 |
2,7 |
3,7 |
|
Чернігівська |
8,5 |
10,2 |
12,5 |
14,7 |
15 |
14 |
|
м. Київ |
10,4 |
13,3 |
16,3 |
16,5 |
23,2 |
24,9 |
|
м. Севастополь |
17,1 |
20,6 |
21,9 |
25,1 |
23,5 |
24,1 |
|
ДПтС |
- |
- |
17,7 |
19,1 |
15,2 |
18,5 |
|
МОУ |
- |
- |
6,5 |
1,6 |
3,2 |
2,4 |
|
Україна |
8,4 |
10,6 |
12,8 |
13,9 |
15,5 |
16,7 |
* Джерело даних: дані 2008-2009 рр. – звітні форми №33-здоров "Звіт про туберкульоз" відповідних років.
Дані 2010-2013 рр. – звітні форми ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
На поширеність ко-інфекції ВІЛ/ТБ впливає якість профілактичних та лікувальних заходів, які координує та здійснює СНІД-служба. Тобто має значення постійний скринінг на ТБ і профілактика ізоніазидом хворих на ВІЛ- інфекцію, а також своєчасність призначення АРТ-терапії хворим на ВІЛ-інфекцію.
Охоплення тестуванням до препаратів І ряду
Для визначення тягаря МР ТБ серед нових випадків та випадків повторного лікування, а також своєчасного та правильного встановлення профілю резистентності випадків ТБ, ВООЗ рекомендує наблизити до 100% охоплення тестуванням на чутливість до препаратів І ряду серед зареєстрованих випадків легеневого ТБ (1-3 кат.). У 2013 році в Україні доступ до проведення тестів на медикаментозну чутливість (ТМЧ) до І ряду протитуберкульозних препаратів отримали 47,8% пацієнтів серед всіх зареєстрованих випадків ЛТБ (1-3 кат.). Як видно із рис. 12 зростання охопленням ТМЧ в Україні відбувається дуже повільними темпами, за 4 роки показник збільшився лише на 4,4%.
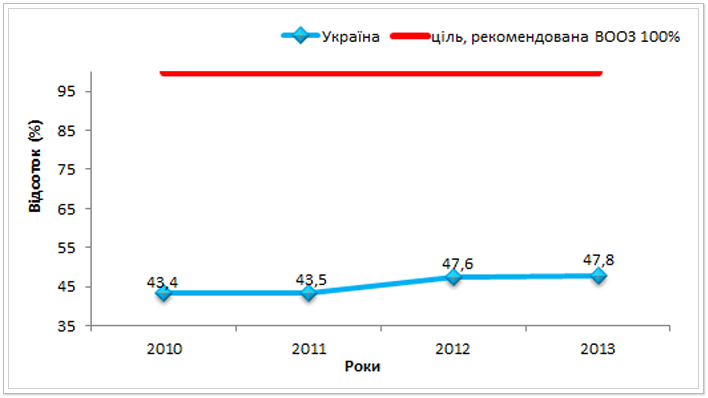 Рис. 12. Відсоток охоплення тестуванням до препаратів І ряду серед зареєстрованих випадків ЛТБ (1-3 категорія) в Україні з 2010 до 2013 рр.*ᵃ
Рис. 12. Відсоток охоплення тестуванням до препаратів І ряду серед зареєстрованих випадків ЛТБ (1-3 категорія) в Україні з 2010 до 2013 рр.*ᵃ
* Джерело даних: звітні форми ТБ 11 «Звіт про результати дослідження стійкості мікобактерій туберкульозу до антимікобактеріальних препаратів у хворих на туберкульоз легень, які були зареєстровані 12-15 місяців тому» відповідних років.
ᵃ Показник 2010 року не містить даних від ДПтС та МОУ.
Можливі причини для низького охоплення тестуванням на чутливість до препаратів І ряду серед зареєстрованих випадків легеневого ТБ – нерегулярні поставки розхідних матеріалів; низька якість цих розхідних матеріалів, або лабораторних досліджень; неналагодженість транспортування матеріалу для дослідження з районного рівня на обласний (останній пункт особливо актуальний при впровадженні амбулаторної моделі лікування).
Найнижчий рівень охоплення ТМЧ у 2013 році спостерігався серед пацієнтів пенітенціарного сектору – лише 8,9%. Це пов’язано із відсутністю розхідних матеріалів для проведення даної діагностики, у зв’язку із недостатністю фінансування. Також, дуже низьке охоплення ТМЧ зафіксовано в Закарпатській області - всього 15,9% серед всіх зареєстрованих випадків ЛТБ у 2013 році. Разом з тим в семи регіонах за останній рік тестування до препаратів І ряду сягнуло 60% та вище, це такі області, як Вінницька (60,8%), Житомирська (64,2%), Запорізька (60,0%), Одеська (68,3%), Харківська (69,5%), Чернівецька (63,5%) та Чернігівська (65,7) (див. табл. 9).
Таблиця 9. Відсоток охоплення тестуванням до препаратів І ряду серед зареєстрованих випадків ЛТБ (1-3 категорія) в Україні по регіонам з 2010 до 2013 рр.*
|
Адміністративні території |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
33,4 |
34 |
39,5 |
36,4 |
|
Вінницька |
54 |
45,8 |
53,1 |
60,8 |
|
Волинська |
58,5 |
56,2 |
74,4 |
53,1 |
|
Дніпропетровська |
41,8 |
43,3 |
42,7 |
51,3 |
|
Донецька** |
48,3 |
56,3 |
64,6 |
60,3 |
|
Житомирська |
41,1 |
55,6 |
61,8 |
64,2 |
|
Закарпатська |
49,3 |
41,6 |
27,1 |
15,9 |
|
Запорізька |
56,2 |
53,7 |
52 |
60 |
|
Івано-Франківська |
8,9 |
18,3 |
30,8 |
51,5 |
|
Київська |
39,4 |
36,3 |
42,2 |
53,1 |
|
Кіровоградська |
33,2 |
32,5 |
31,1 |
48,8 |
|
Луганська |
36,8 |
42,7 |
43,9 |
54,4 |
|
Львівська |
40,2 |
43,1 |
49,2 |
57,9 |
|
Миколаївська |
38,8 |
44,3 |
44,9 |
58,9 |
|
Одеська |
49 |
50,7 |
57,1 |
68,3 |
|
Полтавська |
39 |
41 |
41,5 |
49,5 |
|
Рівненська |
34,9 |
41,3 |
54,8 |
57,8 |
|
Сумська |
45,6 |
45,6 |
46,6 |
56,8 |
|
Тернопільська |
34,4 |
51,3 |
53 |
58,8 |
|
Харківська |
55,1 |
50,7 |
58 |
69,5 |
|
Херсонська |
38,7 |
38 |
40,4 |
53,3 |
|
Хмельницька |
45,4 |
47,1 |
47,4 |
50,1 |
|
Черкаська |
58,4 |
52,6 |
52,2 |
55,9 |
|
Чернівецька |
40,6 |
41,6 |
55,1 |
63,5 |
|
Чернігівська |
60,5 |
61 |
58,6 |
65,7 |
|
м. Київ |
39,4 |
41,7 |
46,1 |
48,6 |
|
м. Севастополь |
56,3 |
59,1 |
62,8 |
53,6 |
|
ДПтС |
- |
18,2 |
34,8 |
8,9 |
|
МОУ |
- |
5,2 |
7,9 |
28,1 |
|
Україна |
43,4 |
43,5 |
47,6 |
47,8 |
* Джерело даних: звітні форми ТБ 11 «Звіт про результати дослідження стійкості мікобактерій туберкульозу до антимікобактеріальних препаратів у хворих на туберкульоз легень, які були зареєстровані 12-15 місяців тому» відповідних років.
**Дані Донецької області за 2013 рік надані лише за 1 квартал, оскільки звітність із даного регіону за формою ТБ 11 подається із відставанням в 1 рік.
Поширення мультирезистентного туберкульозу
Тягар мультирезистентного туберкульозу в Україні стрімко зростає. Із 2010 до 2013 року поширеність МР ТБ серед зареєстрованих нових випадків ЛТБ зросла майже на 7% (див. рис.13).
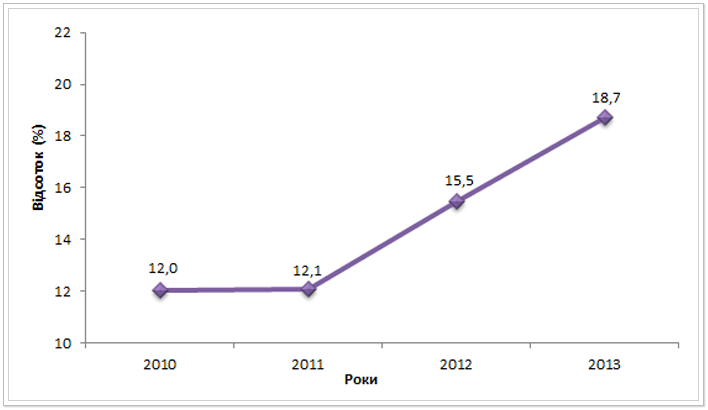 Рис. 13. Поширеність МР ТБ серед зареєстрованих нових випадків ЛТБ в Україні з 2010 до 2013 рр. (%)*ᵃ
Рис. 13. Поширеність МР ТБ серед зареєстрованих нових випадків ЛТБ в Україні з 2010 до 2013 рр. (%)*ᵃ
* Джерело даних: звітні форми ТБ 11 «Звіт про результати дослідження стійкості мікобактерій туберкульозу до антимікобактеріальних препаратів у хворих на туберкульоз легень, які були зареєстровані 12-15 місяців тому» відповідних років.
ᵃ Показник 2010 року не містить даних від ДПтС та МОУ.
Детальніше розглянути даний показник у розрізі регіонів можна із таблиці 10. Лише в чотирьох областях (Житомирській, Івано-Франківській, Київській та Хмельницькій) та в лікувальних закладах Міністерства оборони України поширення МР ТБ серед нових зареєстрованих випадків ЛТБ нижче 10%. Не зважаючи на загальну тенденцію зростання поширеності МР ТБ в Україні, у деяких регіонах поширення МР ТБ, навпаки, знизилося у 2013 році у порівнянні з попередніми. Так, наприклад, у Черкаській області даний показник знизився на 3,9% у 2013 році, порівнюючи із 2010. В Івано-Франківській – на 7,2%, в ДПтС – на 7,8%, а в Рівненській – на 18,1%. Проте таке зниження не можна оцінювати як позитивну динаміку епідеміологічного процесу в Україні загалом, адже в решті областей спостерігається зростання частки МР ТБ серед нових зареєстрованих випадків, найвищою у 2013 році вона виявилася в наступних регіонах: АРК – 27,1% збільшення, в Харківській області – 27,5%, Миколаївській – 28,7%, а в Херсонській – 28,9%. Тому, описані вище, показники зниження поширення МР ТБ в певних регіонах треба розглядати як можливий сигнал проблем із діагностикою МР ТБ (відсутністю або обмеженими доступом до проведення тесту медикаментозної чутливості молекулярно-генетичних методів діагностики, порушеннями алгоритму діагностики тощо), або ж може свідчити про неякісне звітування та недостовірність даних. Оцінити якість даних рутинного епіднагляду за поширеністю МР ТБ серед зареєстрованих випадків стане можливо після оприлюднення результатів дослідження з визначення розповсюдженості резистентних штамів мікобактерії туберкульозу в Україні, яке у 2013 - 2014 роках здійснює ВООЗ.
Таблиця 10. Поширеність МР ТБ серед зареєстрованих нових випадків ЛТБ в Україні по регіонам з 2010 до 2013 рр.*
|
Адміністративні території |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
13,6 |
22,3 |
24,5 |
27,1 |
|
Вінницька |
12,9 |
9,8 |
13,2 |
17,8 |
|
Волинська |
4,3 |
4 |
11 |
13,1 |
|
Дніпропетровська |
15,8 |
17,4 |
20,6 |
24 |
|
Донецька** |
18,2 |
17,9 |
21,3 |
23,1 |
|
Житомирська |
3,8 |
2,1 |
3,1 |
8,1 |
|
Закарпатська |
3 |
6,4 |
8,7 |
17 |
|
Запорізька |
8,4 |
10,8 |
13,5 |
23 |
|
Івано-Франківська |
12,5 |
9,7 |
3,1 |
5,3 |
|
Київська |
3,3 |
4,1 |
5,5 |
9,5 |
|
Кіровоградська |
6,3 |
3,1 |
7,6 |
14,9 |
|
Луганська |
18,8 |
11,7 |
16,6 |
21,9 |
|
Львівська |
12,7 |
12,8 |
13,6 |
11,1 |
|
Миколаївська |
2,6 |
5,4 |
9,3 |
28,7 |
|
Одеська |
8,5 |
7,1 |
14,2 |
21,7 |
|
Полтавська |
16,8 |
15,5 |
9,3 |
15,8 |
|
Рівненська |
29,3 |
15,7 |
11,1 |
11,2 |
|
Сумська |
5,6 |
4,7 |
18,4 |
17,9 |
|
Тернопільська |
5,9 |
5,9 |
12,4 |
10,9 |
|
Харківська |
16,5 |
15,8 |
24,8 |
27,5 |
|
Херсонська |
14,1 |
10,7 |
19,2 |
28,9 |
|
Хмельницька |
2,8 |
5,8 |
5,2 |
5,6 |
|
Черкаська |
15,4 |
20,2 |
10,5 |
11,5 |
|
Чернівецька |
1,9 |
1,9 |
8 |
17,7 |
|
Чернігівська |
13,4 |
15,8 |
20,7 |
22 |
|
м. Київ |
8,8 |
12,4 |
16,2 |
21 |
|
м. Севастополь |
9,3 |
6,4 |
11,2 |
10,9 |
|
ДПтС |
- |
22,9 |
25 |
15,1 |
|
МОУ |
- |
0 |
11,1 |
8,3 |
|
Україна |
12 |
12,1 |
15,5 |
18,7 |
* Джерело даних: звітні форми ТБ 11 «Звіт про результати дослідження стійкості мікобактерій туберкульозу до антимікобактеріальних препаратів у хворих на туберкульоз легень, які були зареєстровані 12-15 місяців тому» відповідних років.
** Дані Донецької області за 2013 рік надані лише за 1 квартал, оскільки звітність із даного регіону за формою ТБ 11 подається із відставанням в 1 рік.
Охоплення лікуванням випадків МР ТБ
Відповідно до міжнародних рекомендацій охоплення лікуванням хворих на МР ТБ та ТБ з розширеною резистентністю до протитуберкульозних препаратів (РР ТБ) має дорівнювати 100%. Лише забезпечення протитуберкульозними препаратами всіх пацієнтів для проходження повного курсу лікування може позитивно вплинути на зниження поширеності МР ТБ в Україні. Нажаль, із 2008 до 2012 року в країні спостерігалися значні проблеми із постачанням протитуберкульозних препаратів ІІ ряду, призначених для лікування МР ТБ хворих. Держава не здатна забезпечити безкоштовне лікування всіх хворих на мультирезистентний ТБ. Як видно із рис. 14 у 2013 році відсоток виявлених випадків МР ТБ/РР ТБ, охоплених лікуванням відповідно до Національного протоколу склав 100,5%. Тобто до лікування були залучені не лише пацієнти, виявлені у 2013 році, але й пацієнті, виявлені у попередні роки, проте не розпочавші тоді лікування через відсутність препаратів.
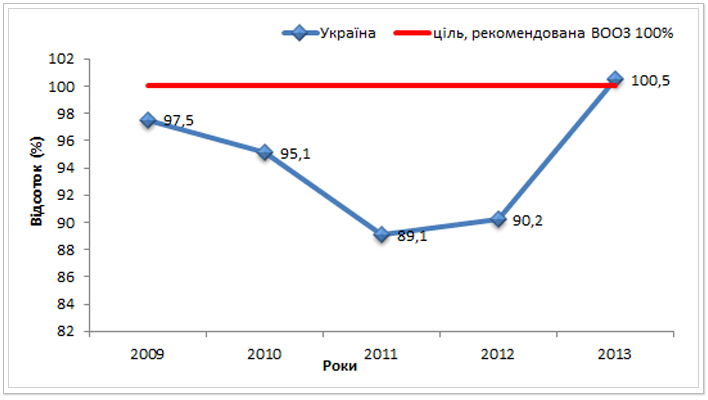 Рис. 14. Відсоток виявлених випадків МР ТБ/РР ТБ, охоплених лікуванням відповідно до Національного протоколу в Україні з 2009 до 2013 рр.*ᵃ
Рис. 14. Відсоток виявлених випадків МР ТБ/РР ТБ, охоплених лікуванням відповідно до Національного протоколу в Україні з 2009 до 2013 рр.*ᵃ
* Джерело даних: звітні форми ТБ 07-МР ТБ «Звіт про кількість випадків хіміорезистентного туберкульозу, підтверджених та/або за якими розпочато лікування за категоріями 4.1 – 4.3 протягом звітного кварталу» відповідних років.
ᵃ Показник 2009-2012 років не містить даних від ДПтС та МОУ.
В межах реалізації 9 раунду гранту Глобального фонду для боротьби зі СНІДом, туберкульозом та малярією за компонентом «туберкульоз» із 2012 року в Україні закуповуються препарати ІІ ряду повними схемами для частини МР ТБ пацієнтів. Таким чином у 2013 року близько 12% (960 схем лікування) від всіх МР ТБ пацієнтів в Україні забезпечені повним курсом лікуванням за рахунок гранту Глобального Фонду.
Результати лікування МР ТБ пацієнтів
Очевидно, що неповне охоплення лікуванням всіх хворих на МР ТБ призводить до низької його ефективності, високої смертності та частки невдалого лікування. За рекомендаціями ВООЗ успішне лікування для випадків МР ТБ має становити не менше 75%. Останні дані (результати лікування хворих, набраних до когорти 2011 року) свідчать, що найвищі показники успішності лікування показали три області: Донецька (58,2%), Полтавська (58,1%) та Чернівецька (51,4%) (див. табл. 11). Проте навіть ці показники далекі від встановленої цілі. Загалом по Україні успішно завершується лікування для випадків МР ТБ лише у 34,2%. Найнижчий показник успішності лікування у когорті 2011 року був зафіксований у Миколаївській області – лише 18,1%.
Таблиця 11. Відсоток «успішного лікування» серед випадків МР ТБ, за якими розпочато лікування в Україні по регіонам з 2009 до 2011 рр.*
|
Адміністративні території |
2009 |
2010 |
2011 |
|
АР Крим |
20 |
22,5 |
31,6 |
|
Вінницька |
15,4 |
13,3 |
22,1 |
|
Волинська |
59,6 |
32,9 |
34,9 |
|
Дніпропетровська |
28,6 |
22 |
24,1 |
|
Донецька |
33,9 |
50,8 |
58,2 |
|
Житомирська |
13,9 |
21,1 |
33,8 |
|
Закарпатська |
14,9 |
26,2 |
27,1 |
|
Запорізька |
26,9 |
37,8 |
31 |
|
Івано-Франківська |
34,5 |
21,4 |
33,3 |
|
Київська |
25,7 |
46,6 |
41 |
|
Кіровоградська |
24,6 |
18,8 |
24,6 |
|
Луганська |
26,6 |
32,5 |
33,3 |
|
Львівська |
35,2 |
24,4 |
47,9 |
|
Миколаївська |
43,3 |
30 |
18,1 |
|
Одеська |
30,3 |
30,5 |
38,6 |
|
Полтавська |
28,2 |
26,5 |
58,1 |
|
Рівненська |
13,1 |
27,9 |
28,2 |
|
Сумська |
37,5 |
27,3 |
25,5 |
|
Тернопільська |
22,9 |
22 |
30,6 |
|
Харківська |
17,6 |
24,5 |
39,2 |
|
Херсонська |
27,8 |
34 |
32,5 |
|
Хмельницька |
36,2 |
38,3 |
37,5 |
|
Черкаська |
30,4 |
31,6 |
32,7 |
|
Чернівецька |
41,2 |
35 |
51,4 |
|
Чернігівська |
26,3 |
25,2 |
26,3 |
|
м. Київ |
30,2 |
40,2 |
34 |
|
м. Севастополь |
33,3 |
40,7 |
22,2 |
|
Україна |
27,2 |
29,3 |
34,2 |
*Джерело даних: Аналітично статистичні довідники "Туберкульоз в Україні" відповідних років.
На показник успішного лікування впливає багато факторів, одним із важливих факторів є токсична дія протитуберкульозних препаратів II ряду, які ВООЗ визнала одними із самих токсичних препаратів. Для зменшення цього ефекту дуже важливою є профілактика побічних реакцій (моніторинг побічних дій згідно Протоколу) та своєчасне та якісне їх лікування. Проте, на практиці не завжди оперативно вживають відповідних заходів, це пов’язано із недотриманням вимог щодо моніторингу та лікування побічних дій та обмеженим фінансуванням за рахунок міського бюджету. Інші фактору впливу на показник успішного лікування будуть розглянуті нижче.
Досі не вдається досягнути в середньому по Україні і цільового показника перерваного лікування серед випадків МРТБ, яке за рекомендаціями ВООЗ має становити ≤5%. Хоча для когорти 2011 року в трьох областях перерване лікування випадків МР ТБ становило менше 5%. Це такі області, як Тернопільська (4,1%), Хмельницька (3,6%) та Миколаївська (2,8%). Аналізувати даний результат лікування варто із прив’язкою до інших результатів, зокрема таких, як успішне лікування та показник смертності. Так, наприклад, в Миколаївській області найнижчий показник успішного лікування (18,1%) та найвищий показник померлих (65,3%). А отже, низький рівень переривання лікування ще не є свідченням ефективної роботи системи у даному випадку.
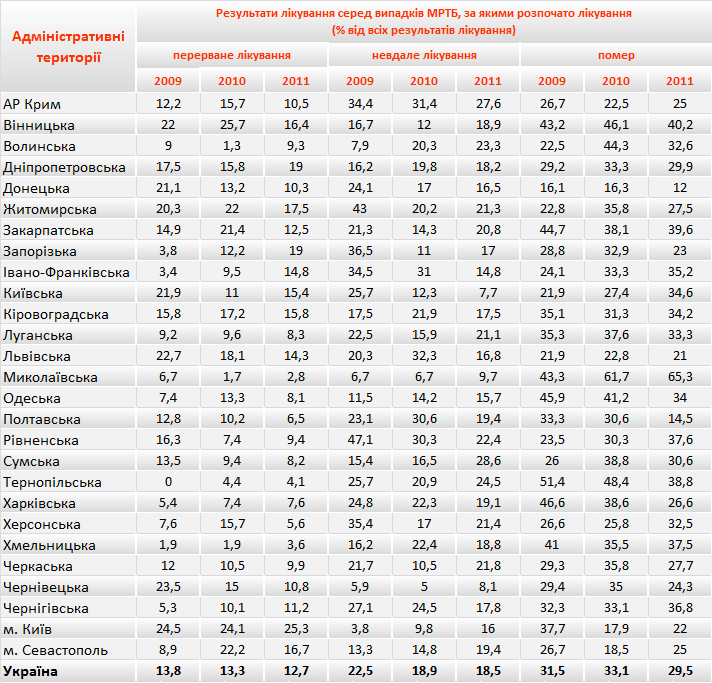
Тому важливо розглядати всі результати лікування для комплексної оцінки регіонів. В таблиці 12, представленій нижче, наведені дані по показникам перерваного, невдалого лікування та померлим серед випадків МР ТБ, за якими було розпочато лікування у 2009-2011 рр.
Таблиця 12. Результати лікування серед випадків МР ТБ, за якими розпочато лікування в Україні по регіонам з 2009 до 2011 рр. (% від всіх результатів лікування)*
 *Джерело даних: Аналітично статистичні довідники "Туберкульоз в Україні" відповідних років.
*Джерело даних: Аналітично статистичні довідники "Туберкульоз в Україні" відповідних років.
На рисунках 14-17 у формі кругових діаграм представлено результати лікування хворих на МР ТБ когорт 2009-2011 років. Серед пацієнтів, набраних на лікування у 2009 році загалом по Україні відсоток померлих був вищим, ніж відсоток успішного лікування (32% і 27% відповідно). Це в першу чергу пов’язано із обмеженим доступом до протитуберкульозних препаратів ІІ ряду та неможливістю призначення повних схем лікування.
Також стабільно високим лишається відсоток невдалого лікування серед МР ТБ пацієнтів. Зокрема, у 2009 році даний показник становив 22,5%, у 2010 – 18,9%, а у 2011 18,5%. Така тенденція є наслідком призначення неповних схем лікування, що призводить до погіршення профілю резистентності мікобактерій ТБ хворого та хронічних форм туберкульозу. Незадовільні заходи з інфекційного контролю у протитуберкульозних закладах призводять до перехресного інфікування мікобактеріями ТБ між хворими, що також призводить до погіршення профілю резистентності мікобактерій ТБ хворого. ВООЗ рекомендує прагнути зниження показника невдалого лікування до 10 та менше відсотків. Наразі в Україні лише в 3 регіонах показник невдалого лікування МР ТБ хворих був меншим 10%. Найнижчий показник невдалого лікування в когорті МР ТБ пацієнтів 2011 року зафіксовано в Київській (7,7%), Чернівецькій (8,1%) та Миколаївській (9,7%) областях. А найбільший ̶ в АРК (27,6%), Тернопільській (24,5%) та Сумській (28,6%) областях.
Аналогічно, за рекомендаціями ВООЗ показник смертності серед МР ТБ пацієнтів не повинен перевищувати 10% від загальної кількості результатів лікування. Загалом по Україні відсоток померлих серед МР ТБ хворих лишився майже незмінних за останні кілька років, так із 2009 до 2011 року він знизився лише на 2%. А в 10 регіонах можемо спостерігати його зростання у вказаний період. Найдраматичніше збільшення відсотку смертей серед МР ТБ пацієнтів зафіксовано в Миколаївській області – зростання на 21,9%, Рівненській – на 14,1% та Київській – на 12,7%. Такі негативні результати лікування МР ТБ пацієнтів сигналізують про несвоєчасність діагностування та призначення адекватного лікування, тобто у відповідності до профілю резистентності мікобактерій ТБ хворого (ТМЧ), перебої у постачанні протитуберкульозних препаратів та недотримання стандартів ведення випадку МР ТБ.
Зверніть увагу, що в даному аналізі при підрахунку показника «невдалого лікування» до нього було включено два результати лікування: «невдале лікування» та «продовжує лікування», адже відсутність результату лікування після 24 місяців терапії свідчить про те, що вона не дала позитивних результатів та згідно Протоколу пацієнта повинні перевести на паліативне лікування.
Також досі певна частка хворих (близько 5%) отримують результат лікування «вибув/переведений», хоча за рекомендаціями ВООЗ цей показник має наближатися до нуля. Тобто всі пацієнти повинні потрапляти до звітності незалежно від зміни місця проживання на території України, особливо беручи до уваги впровадження Всеукраїнського реєстру хворих на туберкульоз, який дозволяє в оперативному режимі відстежувати рух пацієнтів, керувати їх переведенням в межах фтизіатричної служби та фіксувати результати лікування за місцем реєстрації випадку при когортному аналізі.
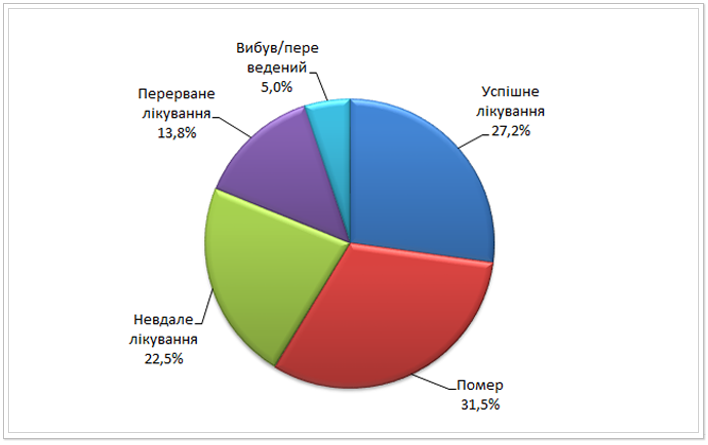 Рис. 15. Результати лікування випадків МР ТБ, за якими розпочато лікування в Україні у 2009 р. (%)*
Рис. 15. Результати лікування випадків МР ТБ, за якими розпочато лікування в Україні у 2009 р. (%)*
*Джерело даних: Аналітично статистичний довідник "Туберкульоз в Україні" за 2009 р.
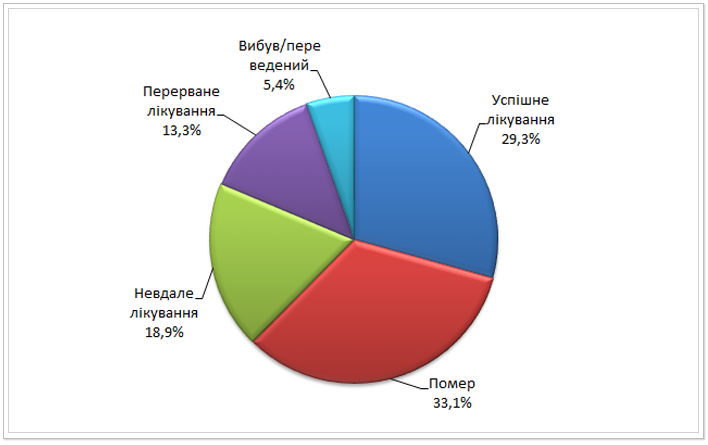
Рис. 16. Результати лікування випадків МР ТБ, за якими розпочато лікування в Україні у 2010 р. (%)*
* Джерело даних: Аналітично статистичний довідник "Туберкульоз в Україні" за 2010 р.
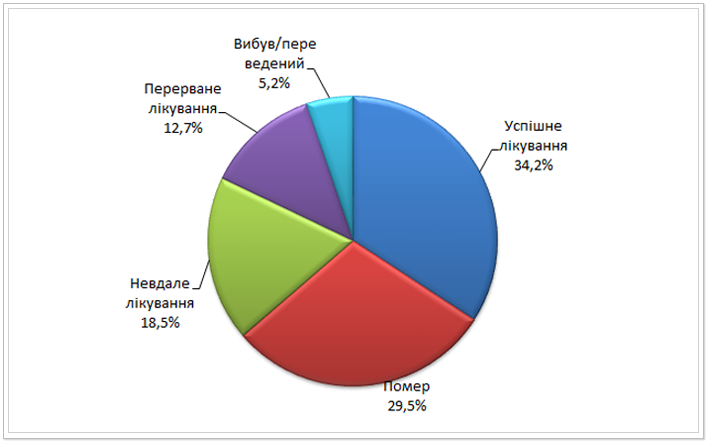
Рис. 17. Результати лікування випадків МР ТБ, за якими розпочато лікування в Україні у 2011 р. (%)*
* Джерело даних: Аналітично статистичний довідник "Туберкульоз в Україні" за 2011 р.
Ще одним важливим компонентом на шляху подолання епідемії туберкульозу, поруч із своєчасною та якісною діагностикою, контрольованим та стандартизованим лікуванням, є дотримання інфекційного контролю на всіх етапах організації протитуберкульозних заходів. Інформативним індикатором дотримання вимог інфекційного контролю у закладах охорони здоров’я є співвідношення показника захворюваності на ТБ серед працівників медичних закладів охорони здоров’я та загального населення України. За рекомендаціями ВООЗ даний показник має бути близьким до одиниці, тобто, якщо захворюваність серед медичних працівників така ж як і серед загального населення, це свідчить про задовільні заходи з інфекційного контролю у медичних закладах. Як видно із таблиці 13 співвідношення між захворюваністю медпрацівників всіх закладів системи охорони здоров’я України та захворюваністю серед загального населення дійсно близький до одиниці. Лише в шести регіонах у 2013 році це співвідношення було більшим 1, але не суттєво. Зокрема, у м. Севастополі воно становило 1,16; в АРК – 1,21; у Херсонській області ̶ 1,1; у Чернівецькій – 1,07; у Черкаській – 1,11, а у Луганській – 1,15. Усереднено по Україні співвідношення захворюваності між працівниками системи охорони здоров’я та загальним населенням не перевищував одиниці протягом останніх 4 років та коливався в межах між 0,83 до 0,72.
Таблиця 13. Співвідношення показника захворюваності на ТБ серед медичних працівників системи охорони здоров’я/ протитуберкульозних закладів та серед загального населення (на 100 тис.) в Україні по регіонам з 2010 до 2013 рр.*
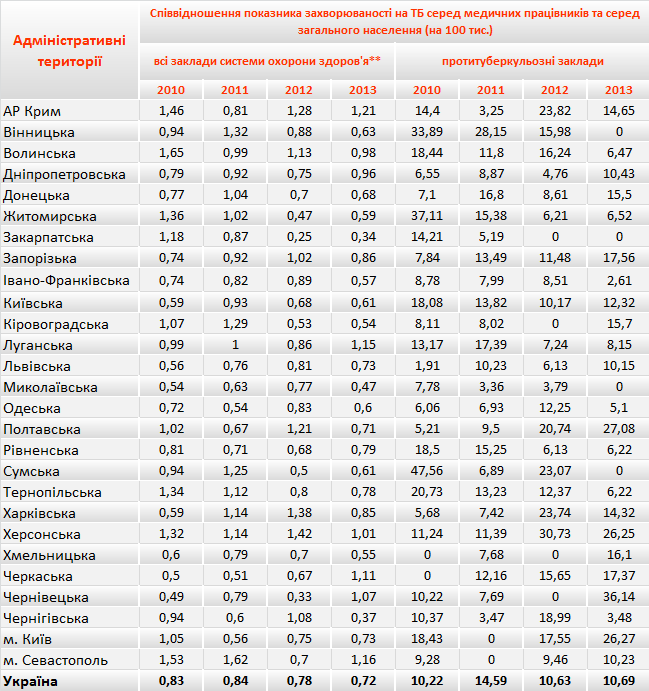
* Джерело даних: звітні форми №33-коротка «Звіт про хворих на туберкульоз за______квартал 20__року» та ТБ-07 «Звіт про загальну кількість випадків туберкульозу I, II, III категорій хворих (за даними бактеріоскопії і/або культурального дослідження)» відповідних років.
** Включно із протитуберкульозними диспансерами.
Проте абсолютно протилежні дані ми отримаємо, якщо проаналізуємо захворюваність між медичними працівниками виключно протитуберкульозних закладів (ПТЗ) та загальним населенням. Із тієї ж таблиці 13 видно, що лише в чотирьох областях (Вінницькій, Закарпатській, Миколаївській та Сумській) захворюваність працівників ПТЗ нижча, ніж серед загального населення у 2013 році. В решті ж регіонів показник суттєво перевищує 1, тобто для працівників протитуберкульозних закладів місце роботи суттєво збільшує їх ризик захворювання на ТБ. Так, найвищий показник співвідношення захворюваності у 2013 році спостерігався у Херсонській (26,25), Полтавській (27,08), Чернівецькій (36,14) областях та м. Києві (26,27). Це свідчить про незадовільний стан заходів з інфекційного контролю, а також незадовільні умови праці та перебування у протитуберкульозних закладах вказаних регіонів.
Цінним індикатором рівня пріоритетності та державної підтримки заходів з протидії туберкульозу є укомплектованість штатних посад лікарів фтизіатрів фізичними особами згідно нормативно-правових актів. Нажаль, за останні 5 років цей показник майже не змінився – укомплектованість лікарями-фтизіатрами закладів МОЗ України лишається не повною, на рівні 70-71% (див. таблицю 14.).
Таблиця 14. Укомплектованість штатних посад лікарів фтизіатрів фізичними особами згідно нормативно-правових актів (%) в Україні з 2009 до 2013 рр.*
|
Адміністративні території |
2009 |
2010 |
2011 |
2012 |
2013 |
|
АР Крим |
74,8 |
72,9 |
69,1 |
68,8 |
67,8 |
|
Вінницька |
75,1 |
78,7 |
77,6 |
77,4 |
78 |
|
Волинська |
74,7 |
71,5 |
69,7 |
75,6 |
75,6 |
|
Дніпропетровська |
62,7 |
63,5 |
66,2 |
67 |
65,3 |
|
Донецька |
59,8 |
58 |
57,8 |
59,7 |
59,7 |
|
Житомирська |
62,1 |
62,4 |
62 |
62,6 |
66,7 |
|
Закарпатська |
90,5 |
96,9 |
96 |
96 |
94,9 |
|
Запорізька |
63,3 |
62,1 |
64 |
63,7 |
64,7 |
|
Івано-Франківська |
88,4 |
89 |
90,7 |
94,9 |
97,5 |
|
Київська |
59,3 |
58,1 |
55,9 |
54,3 |
56,7 |
|
Кіровоградська |
56,1 |
59,2 |
58,2 |
57,9 |
58,2 |
|
Луганська |
64,1 |
66,1 |
64,8 |
66,2 |
72,2 |
|
Львівська |
88,6 |
90 |
90,5 |
88 |
87,4 |
|
Миколаївська |
60,1 |
63,3 |
59,8 |
63,5 |
64 |
|
Одеська |
67,2 |
66 |
64 |
65,6 |
65,8 |
|
Полтавська |
80 |
79,8 |
74,9 |
74,9 |
76,2 |
|
Рівненська |
72,8 |
71,2 |
72,5 |
77,74 |
76,8 |
|
Сумська |
71,6 |
68,2 |
67,3 |
75,9 |
77,1 |
|
Тернопільська |
90,2 |
90,3 |
92,7 |
87,5 |
96 |
|
Харківська |
74,1 |
70 |
69,4 |
70,7 |
73,4 |
|
Херсонська |
68,2 |
66,7 |
66,7 |
67,6 |
59,4 |
|
Хмельницька |
75,3 |
76 |
78,3 |
82,6 |
87,4 |
|
Черкаська |
63,7 |
58,5 |
62 |
70,2 |
69,5 |
|
Чернівецька |
79,3 |
90,6 |
89,8 |
90,8 |
96,3 |
|
Чернігівська |
74,6 |
74,2 |
74,5 |
74,4 |
71,4 |
|
м. Київ |
64,3 |
69,1 |
63,1 |
64,8 |
62 |
|
м. Севастополь |
75,2 |
69,4 |
66,1 |
72,7 |
68,4 |
|
Україна |
70 |
70,1 |
69,5 |
70,9 |
71,5 |
*Джерело даних: форми №20 «Звіт лікувально-профілактичного закладу за ___рік» відповідних років.
Як видно із таблиці 14, найкраще укомплектований штат фтизіатрів у західних регіонах України, зокрема на Тернопільщині, в Закарпатті та Івано-Франківській області, де із 2009 до 2013 року укомплектованість штату фтизіатрів зросла від 88-90 до майже 95%. Поряд з тим, в Київській, Донецькій та Кіровоградській областях даний показник не досягає навіть 60%, що негативно впливає на якість надання протитуберкульозних послуг. Суттєвий розкид значень даного показника зумовлений, насамперед, суттєвим навантаженням на лікарів-фтизіатрів у регіонах, де висока захворюваність на туберкульоз, велике навантаження та, відповідно, недостатній рівень оплати праці.
Висновки
Не зважаючи на те, що протягом останніх років в Україні вдалося досягнути певної стабілізації процесів захворюваності та смертності від ТБ, епідеміологічний процес все ж викликає стурбованість, набуває нових характеристик та вимагає упевнених дій на шляху його подолання. Зокрема слід оперативно реагувати на стрімкий ріст поширеності ВІЛ/ТБ ко-інфекції та мультирезистентного туберкульозу.
Для того, аби знизити захворюваність на ТБ серед хворих на ВІЛ-інфекцію слід забезпечити своєчасне призначення АРТ-терапії та профілактику ізоніазидом серед ВІЛ-інфікованих. Задля зменшення смертності серед хворих із поєднаною інфекцією ВІЛ/ТБ, всі вони мають отримувати профілактичне лікування ко-тримоксазолом відповідно до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
Нажаль досі в Україні немає чіткої картини поширеності мультирезистентного туберкульозу. Опираючись на міжнародний досвід, можна стверджувати, що дані дослідження з визначення розповсюдженості резистентних штамів мікобактерії туберкульозу в Україні, яке цього року закінчено ВООЗ, будуть вищим від даних рутинного епіднагляду. Ріст захворюваності на МР ТБ свідчить про проблеми у забезпеченні контрольованого лікування у попередні роки, а також про перебої у постачанні ПТП.
З огляду на все вищесказане, для забезпечення ефективної відповіді на епідемію туберкульозу слід:
- Налагодити систему моніторингу і оцінки, однією із складових яких є облік та звітність, зокрема привести її у повну відповідність міжнародним стандартам. Адже лише об’єктивні та достовірні статистичні дані можуть слугувати джерелом інформації для прийняття вірних управлінських рішень, як на місцевому, так і на національному рівнях.
- Забезпечити надання достовірних даних на всіх рівнях звітності за допомогою регулярних моніторингових візитів із достатньою кратністю (не менше 2 разів в рік). Моніторингові візити із елементами супервізії покликані не лише перевіряти роботу всіх рівнів надання допомоги хворим на туберкульоз, але й здійснити навчання спеціалістів на робочих місцях, надати рекомендації та практичні поради із усунення недоліків у роботі та контролювати їх виконання.
- Забезпечити виконання Протоколу ТБ у повному обсязі на всіх рівнях надання допомоги.
- Привести у відповідність до міжнародних підходів процедур закупівель і управління ПТП та витратними матеріалами на всіх рівнях.
- Впровадити практику проведення досліджень економічної та програмної ефективності різних протитуберкульозних заходів. Замовником та ініціатором таких досліджень має виступати Міністерство охорони здоров’я України, як головний керуючий та регуляторний орган.




